A anemia aplásica é uma condição séria e ameaçadora a vida em que ocorre falencia da medula óssea, e por consequencia, não produz células sanguíneas suficientes. Isso inclui glóbulos vermelhos, glóbulos brancos e plaquetas. Pacientes diagnosticados com anemia aplásica possuem hemograma bastante alterado e frequentemente necessitam transfusões e antibioticos devido febres e infecções graves.
O que é anemia aplásica?
É um defeito imune onde a medula ossea (a fabrica do sangue) é substituida por celulas de gordura.
Pode ser adquirida (causada por fatores idiopaticos) ou hereditária (genético).
A anemia aplasica adquirida compreende 70% dos casos. Tem uma incidencia de 2 casos por 1 milhão de habitantes. Seu pico de incidencia é em jovens adultos e em idosos.
Os casos de anemia aplasica genéticas tem sido cada vez mais estudados e devido novas tecnicas de diagnostico para falencias medulares, tem se encontrado mais de 25% dos pacientes pediatricos e até 15% dos pacientes com menos de 40 anos com alterações hereditarias/familiares.
Quais são os sintomas?
- Fadiga extrema e fraqueza. Palidez da pele.
- Infecções frequentes e recorrentes.
- Hemorragias e hematomas fáceis.
- Dificuldade para respirar e tonturas.
Como é diagnosticada?
O diagnóstico é de exclusão, então deve-se afastar outras causas de pancitopenia (insuficiencia hepatica, insuficiencia renal, infecções graves, infecções virais como HIV, Hepatites, parvovirose, medicações mielotoxicas como metotrexate, anticonvulsivantes, antibioticos, leucemias, etc).
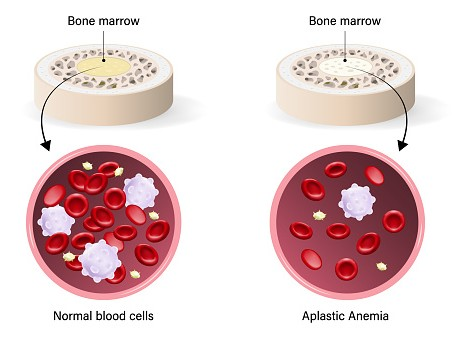
- A suspeita inicial se dá com hemograma com contagens das 3 series alteradas (hemaceas, leucocitos e plaquetas), associado a uma contagem de reticulocitos muito baixa. É necessária investigação com sorologias virais completas, contemplando virus como Citomegalovirus, Epstein Baar e protozóario como Toxoplasmose.
- É imprescindível realizar a pesquisa de clone HPN em imunofenotipagem de sangue periferico nos casos de anemia aplasica. Isso porque essa condição esta relacionada com anemia aplasia adquirida e sua presença, independentemente do tamanho, foi um bom preditor de resposta ao tratamento imunossupressor. Um clone de HPN, no contexto de verdadeira insuficiência medular com AA, geralmente não necessita de bloqueio de C5 como tratamento primário típico para um paciente com HPN mais clássica, porém recomenda-se reavaliar a expansão do clone de HPN ao longo do tempo e imediatamente antes do transplante de medula ossea porque o bloqueio da ativação do componente terminal do complemento (eculizumabe) pode ser usado para evitar eventos trombóticos no início do condicionamento.
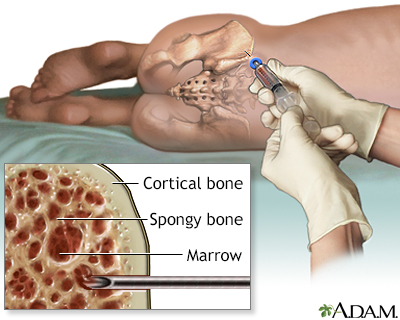
- Biópsia de Medula Óssea: Diantes citopenias sem causa elucidada, é mandatória realização de biopsia de medula ossea com imuno-histoquimica, mielograma com imunofenotipagem com pesquisa de celulas clonais a fim de descartar possibilidade de se tratar de uma sindrome mielodisplasica ou leucemia aguda.
- Pesquisas geneticas para pacientes com risco de falencia medular hereditaria: Anemia de Fanconi, Síndrome do Telomero curto, Disqueratose congenita, Síndrome de Blackfan Diamond, Deficiência de GATA2.
Classificação
A anemia aplasica (AA) é ainda classificada pela gravidade da depressão do hemograma periférico. Anemia aplasica Severa é definida por uma diminuição nas contagens sanguíneas envolvendo ≥2 linhagens hematopoiéticas (ou seja, contagem absoluta de reticulócitos <60 mil, contagem absoluta de neutrófilos <500 ou contagem de plaquetas <20 mil) e medula óssea hipocelular (<25% da celularidade normal). AA muito grave tem uma contagem absoluta de neutrófilos <200, enquanto AA moderada é caracterizada pela depressão do hemograma que não atende à definição de doença grave.
Este sistema de classificação está intimamente ligado ao prognóstico e é frequentemente usado para triagem de pacientes com doença grave ou muito grave para um caminho terapêutico incluindo TMO precoce.
Quais são os tratamentos disponíveis?
– Transfusões de Sangue: é o tratamento de suporte uma vez que níveis muito baixos das contagens de sangue podem levar a desmaios e sangramentos. A transfusão de sangue em pacientes com anemia aplasica deve ser com componentes Filtrados – com redução dos leucocitos, a fim de evitar alo-imunização e reação febril não hemolitica, e também Irradiado – com inativação de linfocitos, a fim de evitar risco de doença do enxerto contra o hospedeiro transfusional.
– Medicamentos: O tratamento de anemia aplasica para pacientes que não são candidatos a transplante de medula ossea ou que tenham mais que 40 anos é com medicamentos orais, associando-se ciclosporina, prednisona e eltrombopague. Essas medicações tem efeito de reduzir o sistema imunologico, além de estimular a medula ossea, e permitir que medula ossea volte a funcionar.
– Transplante de Medula Óssea: É o tratamento de cura para a doença, indicada para todos pacientes com menos de 40 anos com doador compativel.
Prognóstico e Acompanhamento
Sem tratamento, a mortalidade da anemia aplasica grave é de 70% em 2 anos.
Com o transplante de medula ossea, a chance de sobrevida em 5 anos é de 80%.
Prognóstico: Alguns pacientes podem se recuperar completamente, enquanto outros podem precisar de tratamento contínuo, com recuperações parciais das contagens de celulas do sangue.
Acompanhamento: Exames regulares de sangue e consultas médicas para monitorar a condição.
Questões comuns dos pacientes
– Qual é a expectativa de vida com anemia aplásica?
É boa em pacientes jovens, porém reduzida em pacientes mais idosos. Isso porque viver com contagens mais baixas no hemograma associado a imunossupressão grave podem ser fatais, e pacientes idosos tem menor tolerancia para essas alterações.
– Posso continuar a trabalhar e realizar atividades diárias?
Pode, evitando-se situações em que aumentem muito sua demanda cardiaca, sem atividades fisicas extenuantes, evitando-se atividades com risco de sangramentos como exercicios coletivos, atividades com trauma onde podem precipitar sangramentos. Mantenha-se distante de pessoas gripadas ou com infecções virais.
– Quais são os efeitos colaterais dos tratamentos?
O principal efeito colateral da imunossupressão é infecções. Podem requirir internações para antibioticoterapia endovenosa.
Corticoides em altas doses podem precipitar cefaleias, visão turva, pressão alta, alteração de glicemias, piora da diabetes, catarata e até osteoporose.
– Existe risco de a condição retornar após o tratamento?
Infelizmente sim.
– Como posso prevenir infecções e sangramentos?
Monitorizando-se hemograma e realizando atividades de baixo impacto.
Aconselha-se que o paciente mantenha uma comunicação aberta com seu médico, participe de grupos de apoio, e esteja sempre informado sobre os avanços e opções de tratamento.